| 2-7. Choroby zawodowe - przyczyny występowania i skutki |
| Kazimierz Marek |
- Zatrucia ostre albo przewlekłe lub ich następstwa
- Gorączka metaliczna
- Pylice płuc
- Choroby opłucnej lub osierdzia wywołane pyłem azbestuPrzewlekłe obturacyjne
zapalenie oskrzeli, które spowodowało trwałe upośledzenie sprawności
wentylacyjnej płuc
- Astma oskrzelowa
- Zewnątrzpochodne alergiczne zapalenie pęcherzyków płucnych
- Ostre uogólnione reakcje alergiczne
- Byssinoza
- Beryloza
- Choroby płuc wywołane pyłem metali twardych
- Alergiczny nieżyt nosa
- Zapalenie obrzękowe krtani o podłożu alergicznym
- Przedziurawienie przegrody nosa wywołane substancjami o działaniu
żrącym lub drażniącym
- Przewlekłe choroby narządu głosu spowodowane nadmiernym wysiłkiem
głosowym, trwającym co najmniej 15 lat:
- Choroby wywołane działaniem promieniowania jonizującego:
- Nowotwory złośliwe powstałe w następstwie działania czynników występujących
w środowisku pracy, uznanych za rakotwórcze u ludzi:
- Choroby skóry:
- Przewlekłe choroby układu ruchu wywołane sposobem wykonywania pracy
- Przewlekłe choroby obwodowego układu nerwowego wywołane sposobem
wykonywania pracy
- Obustronny trwały ubytek słuchu typu ślimakowego spowodowany hałasem
- Zespół wibracyjny
- Choroby wywołane pracą w warunkach podwyższonego ciśnienia atmosferycznego
- Choroby wywołane działaniem wysokich albo niskich temperatur otoczenia
- Choroby układu wzrokowego wywołane czynnikami fizycznymi, chemicznymi
lub biologicznymi
- Choroby zakaźne lub posożytnicze albo ich następstwa
- czynniki chemiczne
- czynniki fizyczne
- czynniki biologiczne
- uciążliwości związane ze sposobem wykonywania pracy.
- nie ma dostatecznie szczegółowych i wiarygodnych informacji o stopniu narażenia na czynniki szkodliwe; pomiary stężeń i natężeń czynników szkodliwych są wykonywane często wyrywkowo, nie zawsze według poprawnej metody czy strategii i rzadko obejmują cały okres pracy zawodowej pracownika
- objawy choroby zawodowej są często niespecyficzne i nie różnią się od chorób występujących z innych przyczyn, stąd prawdopodobieństwo związku przyczynowego objawów z narażeniem zawodowym jest bardzo zróżnicowane.
- normatywy higieniczne chronią około 95% populacji i mogą zawodzić w przypadkach zwiększonej wrażliwości osobniczej
- wyniki badań epidemiologicznych prowadzonych według poprawnej metody często przynoszą informacje o występujących skutkach zdrowotnych przy narażeniu nie przekraczającym wartości NDS i NDN. Zmusza to do obniżenia ustalonych wartości NDS i NDN jak to miało miejsce w przypadku pyłów zawierających azbest, krzemionkę, pył bawełny lub disiarczek węgla
- często mamy do czynienia z narażeniem mieszanym, czyli narażeniem na kilka różnych czynników szkodliwych, które mogą wykazywać działanie synergistyczne, antagonistyczne lub addycyjne.
- czasowa niezdolność do pracy występująca w 20 ÷ 30% ogółu przypadków
- trwałe lub czasowe przeniesienie na inne stanowisko pracy, dotyczące kilkunastu procent ogółu przypadków
- stały lub długotrwały uszczerbek na zdrowiu; z tego tytułu wypłacane jest świadczenie jednorazowe, którego wysokość zależy od ustalonego procentu utraty zdrowia; świadczenia wypłacane z tego tytułu stanowią jedną z najważniejszych składowych kosztów związanych z chorobami zawodowymi
- reny inwalidzkie; otrzymuje je pond 60% chorych na choroby zawodowe; są to najczęściej świadczenia trwałe, wypłacane do końca życia.
- badania okresowe pracowników prowadzone w celu oceny skutków zdrowotnych narażenia na szkodliwości środowiska pracy
- badania specjalistyczne w jednostkach właściwych do rozpoznawania chorób zawodowych oraz wszystkich przypadków podejrzeń o choroby zawodowe; koszty te są bardzo duże i nie zostały dotąd oszacowane
- leczenie chorób zawodowych i ich powikłań - ambulatoryjne, szpitalne i sanatoryjne.
- Analiza struktury zapadalności na choroby zawodowe pracowników gospodarki narodowej w Polsce w 1999 r. Łódź, IMP 2000.
- Marek K.: Choroby zawodowe. W: F. Kokot (red.): Choroby wewnętrzne. Podręcznik dla studentów. Warszawa, PZWL 1996.
- Marek K.: Zasady orzekania o niezdolności do pracy w wybranych chorobach zawodowych. Warszawa, ZUS 1997.
- Starzyński Z., Szymczak W., Szeszenia-Dąbrowska N.: Zapadalność na choroby zawodowe w Polsce w latach 1994-1996. Medycyna Pracy 1997, 48, 367-380.
- Ustawa z dnia 27 czerwca 1997 r. o służbie medycyny pracy (Dz. U. nr 96, poz. 593, z późn zm.).
- Rozporządzenie ministra zdrowia i opieki społecznej z dnia 30 maja 1996 r. w sprawie przeprowadzania badań lekarskich pracowników, zakresu profilaktycznej opieki zdrowotnej nad pracownikami oraz orzeczeń lekarskich wydawanych do celów przewidzianych w Kodeksie pracy (Dz. U. nr 69. poz. 332, ze zmianami).
- 7. Rozporządzenie Rady Ministrów z dnia 30 czerwca 2009 r. w sprawie chorób zawodowych ROZPORZĄDZENIE RADY MINISTRÓW z dnia 30 lipca 2002 r. w sprawie wykazu chorób zawodowych, szczegółowych zasad postępowania w sprawach zgłaszania podejrzenia, rozpoznawania i stwierdzania chorób zawodowych oraz podmiotów właściwych w tych sprawach (Dz. U. Nr 13205, poz. 1115889, ze zmianami).
| 2-7.1. Określenie choroby zawodowej i podstawy rozpoznawania |
Choroba zawodowa jest pojęciem lekarsko-prawnym. Według definicji obowiązującej w Polsce "za choroby zawodowe uważa się choroby określone w wykazie chorób zawodowych, jeżeli zostały spowodowane działaniem czynników szkodliwych dla zdrowia występujących w środowisku pracy" [6].
Rozpoznanie choroby zawodowej musi być poprzedzone dokładnym wywiadem dotyczącym warunków pracy. Oprócz informacji uzyskanych od pracownika konieczne jest zapoznanie się z charakterystyką stanowiska pracy oraz z wynikami pomiarów stężeń i natężeń czynników szkodliwych. Dopuszczalną wartość tych czynników określają specjalne przepisy. Za najwyższe dopuszczalne stężenie (NDS) lub natężenie (NDN) czynnika szkodliwego uważa się taki poziom, który występując w czasie całej dniówki roboczej i w ciągu całego okresu pracy zawodowej nie wywiera ujemnego wpływu na stan zdrowia pracownika i jego potomstwa.
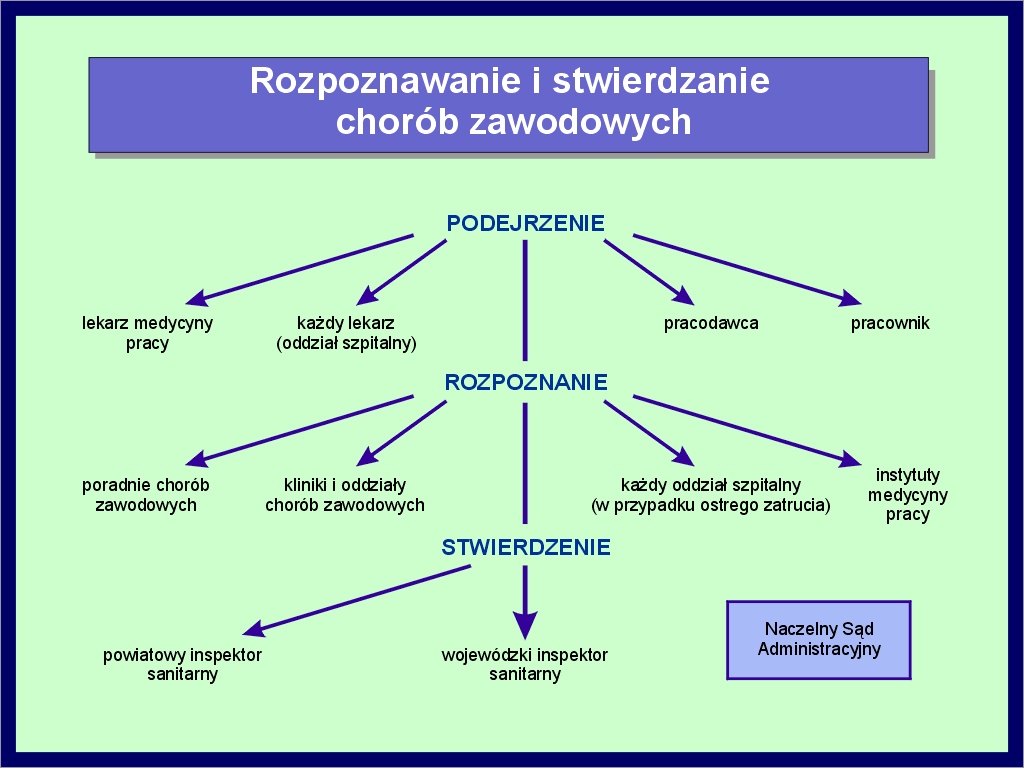
W Polsce istnieje określony tryb rozpoznawania i stwierdzania choroby zawodowej (2-7. slajd 1).
Orzecznictwo lekarskie w zakresie chorób zawodowych mogą wykonywać lekarze posiadający szczególne kwalifikacje określone przez ministra zdrowia. Orzeczenie lekarskie nie jest decyzją administracyjną i nie może być przedmiotem odwołania ani skargi. Tryb rozpoznawania i stwierdzania choroby zawodowej reguluje rozporządzenie Rady Ministrów z dnia 18 listopada 1983 r. w sprawie chorób zawodowych [6]. Wykaz chorób zawodowych obejmujący 20 pozycji stanowi załącznik do tego rozporządzenia.Poniżej przedstawiamy główne grupy chorób zawodowych zamieszczone w tym wykazie.
| 2-7.2. Występowanie chorób zawodowych w Polsce |
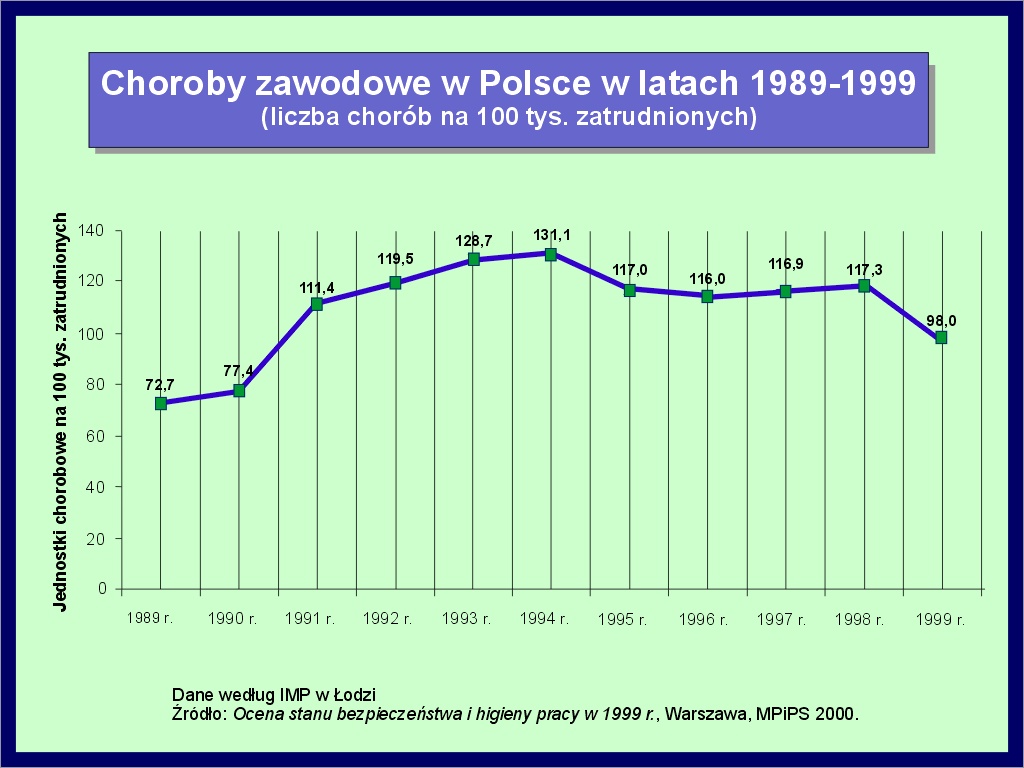
W ostatnich 25 latach liczba stwierdzanych rocznie nowych zachorowań na choroby zawodowe i współczynnik zapadalności na 100 tys. zatrudnionych uległy podwojeniu. Liczba nowych zachorowań w latach 90. uległa stabilizacji i rocznie stwierdzano około 11.000 nowych przypadków. W mniejszym stopniu dotyczy to współczynnika zapadalności, co spowodowane jest wahaniami liczby zatrudnionych (2-7. slajd 2).
W 1999 r. liczba stwierdzonych nowych przypadków chorób zawodowych zmniejszyła się i wyniosła 9.982 przypadki.Od wielu lat w strukturze zapadalności na choroby zawodowe czołowe miejsce zajmuje 7 chorób: przewlekłe choroby narządu głosu związane z nadmiernym wysiłkiem głosowym, zawodowe uszkodzenie słuchu, choroby zakaźne i inwazyjne, pylice płuc, choroby skóry, zespół wibracyjny oraz zatrucia i ich następstwa. Stanowią one około 90% ogólnej zapadalności na choroby zawodowe i na przestrzeni ostatniego dwudziestolecia zmieniała się w statystyce jedynie kolejność pozycji, jaką zajmują poszczególne choroby. Znaczny spadek zapadalności na choroby zawodowe zanotowany w Centralnym Rejestrze Chorób Zawodowych w 1999 r. nie jest wyrazem poprawy sytuacji epidemiologicznej. Główną przyczyną tego zjawiska jest spadek liczby wydanych przez lekarzy działalności podstawowej skierowań do placówek diagnostycznych, upoważnionych do rozpoznawania chorób zawodowych (tab. 1).
Tabela 1. Choroby zawodowe najczęściej występujące w latach 1988-1999
|
Choroba zawodowa |
Lata |
|||||||||||
|
1988 |
1989 |
1990 |
1991 |
1992 |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
|
|
1. Przewlekłe choroby narządu głosu |
1.191 |
1.193 |
1.585 |
2.311 |
2.009 |
2.138 |
2.537 |
3.000 |
3.142 |
3.447 |
3.654 |
3.521 |
|
2. Zawodowe uszkodzenie słuchu |
2.554 |
2.246 |
2.337 |
3.198 |
2.904 |
2.809 |
3.096 |
3.273 |
3.072 |
3.221 |
3.385 |
2.100 |
|
3. Choroby zakaźne i inwazyjne |
1.828 |
1.906 |
1.675 |
1.603 |
1.399 |
1.422 |
1.262 |
1.187 |
1.120 |
1.205 |
1.187 |
877 |
|
4. Pylice płuc |
1.018 |
887 |
784 |
1.417 |
1.349 |
1.357 |
1.056 |
868 |
984 |
998 |
988 |
935 |
|
5. Choroby skóry |
803 |
867 |
893 |
992 |
780 |
872 |
787 |
698 |
696 |
674 |
766 |
697 |
|
6. Zespół wibracyjny |
495 |
428 |
464 |
558 |
488 |
521 |
544 |
408 |
457 |
382 |
345 |
275 |
|
7. Zatrucia i ich następstwa |
524 |
375 |
378 |
384 |
383 |
402 |
412 |
414 |
384 |
274 |
294 |
244 |
Źródła: Centralny Rejestr Chorób Zawodowych. Starzyński Z. i wsp. Łódź, IMP 1997, 1998. |
Główne źródła błędów w statystyce chorób zawodowych wynikają z niewłaściwego stosowania kryteriów diagnostycznych i nieprawidłowej definicji grup zwiększonego ryzyka. Przykładem niedoszacowania są nowotwory pochodzenia zawodowego. Rocznie stwierdza się zaledwie kilkadziesiąt przypadków, a według niektórych wyliczeń winny one stanowić 1 ÷ 5% wszystkich nowotworów. Główną przyczyną tego zjawiska jest długi okres utajenia rozwoju choroby, a największa liczba zachorowań występuje po ustaniu zatrudnienia - u emerytów i rencistów. Istnieją również argumenty przemawiające za niedoszacowaniem chorób narządu ruchu, skóry, astmy zawodowej oraz niektórych pylic, w szczególności pylicy azbestowej.
Przykładem przeszacowania są przewlekłe choroby narządu głosu związane z nadmiernym wysiłkiem głosowym.
Statystyka zapadalności na choroby zawodowe może być modyfikowana przez takie czynniki, jak: intensyfikacja lekarskich badań diagnostycznych, wyniki badań epidemiologicznych prowadzonych przez różne instytucje naukowe, liberalizacja kryteriów diagnostycznych czy zmiany w przepisach prawnych.
Z tych różnych powodów statystyka nie odzwierciedla w prawdziwy sposób rzeczywistej zapadalności na choroby zawodowe, nie obrazuje również istniejącego poziomu zagrożeń w środowisku pracy i nie jest dobrym sprawdzianem jakości pracy lekarzy sprawujących profilaktyczną opiekę zdrowotną nad pracującymi.
W Polsce i w innych państwach jest jedynie prowadzona statystyka zapadalności na choroby zawodowe, czyli liczba nowych zachorowań w ciągu roku. Nie jest natomiast prowadzona statystyka chorobowości, czyli liczba żyjących osób dotkniętych chorobą zawodową. Można jedynie dokonać przybliżonego oszacowania. Zakładając, że rocznie stwierdza się 11.000 nowych przypadków chorób zawodowych i około 80% z nich ma charakter nieodwracalny, a okres przeżycia od momentu rozpoznania wynosi kilkanaście lat, ocena szacunkowa prowadzi do wniosku, że w Polsce żyje obecnie około 100 000 osób dotkniętych chorobą zawodową. Jest to zatem populacja dużego miasta, co obrazuje właściwy wymiar i znaczenie zdrowotne, społeczne i ekonomiczne problemu chorób zawodowych, zważywszy, że są one zawinione przez niewłaściwe warunki pracy i niedoskonałości systemu profilaktycznej opieki zdrowotnej nad pracującymi.
| 2-7.3. Trudności związane z rozpoznawaniem chorób zawodowych |
Szkodliwości zawodowe można najogólniej podzielić na 4 podstawowe grupy:
Istnieją również inne kryteria podziału, klasyfikujące szkodliwości zawodowe według skutków biologicznych związanych z ich działaniem lub zmian chorobowych określonych układów i narządów organizmu. Można tu przykładowo wymienić czynniki o działaniu toksycznym, zwłókniającym, drażniącym, alergizującym, rakotwórczym lub dzielić szkodliwości zawodowe w zależności od zmian chorobowych układu oddechowego, wątroby, nerek, narządu słuchu, układu ruchu czy układu nerwowego.
Warunkiem rozpoznana choroby zawodowej jest ustalenie związku przyczynowego między czynnikami szkodliwymi lub uciążliwymi środowiska pracy a stanem zdrowia pracownika, a ponadto dana choroba musi być wymieniona w wykazie chorób zawodowych. Ustalenie tego związku przyczynowego winno być oparte na zasadzie przeważającego prawdopodobieństwa, a nie niemożliwości wykluczenia. Spełnienie tych warunków bywa praktycznie trudne z następujących powodów:
Istnieją takie choroby, jak pylice płuc czy zatrucia substancjami chemicznymi, które mogą być spowodowane wyłącznie przez szkodliwości występujące w środowisku pracy, i wówczas ustalenie związku przyczynowego tych chorób z pracą zawodową nie stwarza trudności.
W innych przypadkach stopień trudności ustalenia przyczyny choroby zawodowej jest nieco większy. Przykładem może tu być uszkodzenie słuchu spowodowane narażeniem na hałas lub zespół wibracyjny. W obu przykładach podobny obraz chorobowy może wystąpić w wyniku działania różnych przyczyn, np. zakażenia wirusowego lub bakteryjnego czy przyjmowanych leków uszkadzających narząd słuchu - w razie narażenia na hałas, albo choroba Raynaud - w razie narażenia na wibrację. Mimo to, w tych przypadkach stopień prawdopodobieństwa związku przyczynowego choroby z narażeniem zawodowym jest bardzo duży, gdyż częstość występowania zmian chorobowych u osób narażonych na hałas i wibrację jest wielokrotnie większa niż w populacji ogólnej.
Choroby zawodowe stanowią odrębną i trudną dziedzinę wiedzy medycznej, a zagrożenie tymi chorobami wiąże się nie tylko z odpowiedzialnością za ochronę zdrowia pracujących, lecz także z poważnymi skutkami ekonomicznymi obciążającymi państwo i całe społeczeństwo.
| 2-7.4. Profilaktyka chorób zawodowych |
W przypadku chorób zawodowych, w przeciwieństwie do wielu chorób samoistnych, zawsze znana jest przyczyna zachorowania. Stanowią ją szkodliwości środowiska pracy, jakkolwiek niekiedy wykazanie związku między przyczyną a skutkiem zdrowotnym jest trudne. W chorobach samoistnych możliwość wpływu na przyczynę choroby jest ograniczona, zwłaszcza gdy jest ona niedostatecznie poznana. W chorobach zawodowych istnieje prawie zawsze możliwość zmniejszenia stopnia narażenia na czynniki szkodliwe, jakkolwiek całkowita ich eliminacja jest zwykle nieosiągalna.
Nie ulega żadnej wątpliwości, że najistotniejsze znaczenie w zapobieganiu chorobom zawodowym ma zespół działań i środków zmierzających do zapewnienia pracownikowi bezpiecznych warunków pracy, czyli tzw. profilaktyka pierwotna, zwana również pierwszorzędową. Ta profilaktyka jest zadaniem złożonym, ale dominujący udział w jej realizacji przypada inżynierom i technikom, stąd potocznie bywa również nazywana profilaktyką techniczną.
Drugi rodzaj profilaktyki to profilaktyka wtórna, zwana również drugorzędową. Jej zadaniem jest monitorowanie stanu zdrowia pracowników w celu zapobiegania wystąpieniu choroby lub wykrycia skutków zdrowotnych w możliwie najwcześniejszym okresie, a w przypadku zachorowania podjęcie odpowiednich działań zapobiegających dalszemu postępowi choroby. W profilaktyce wtórnej dominujący jest udział lekarza, stąd bywa ona potocznie nazywana profilaktyką lekarską.
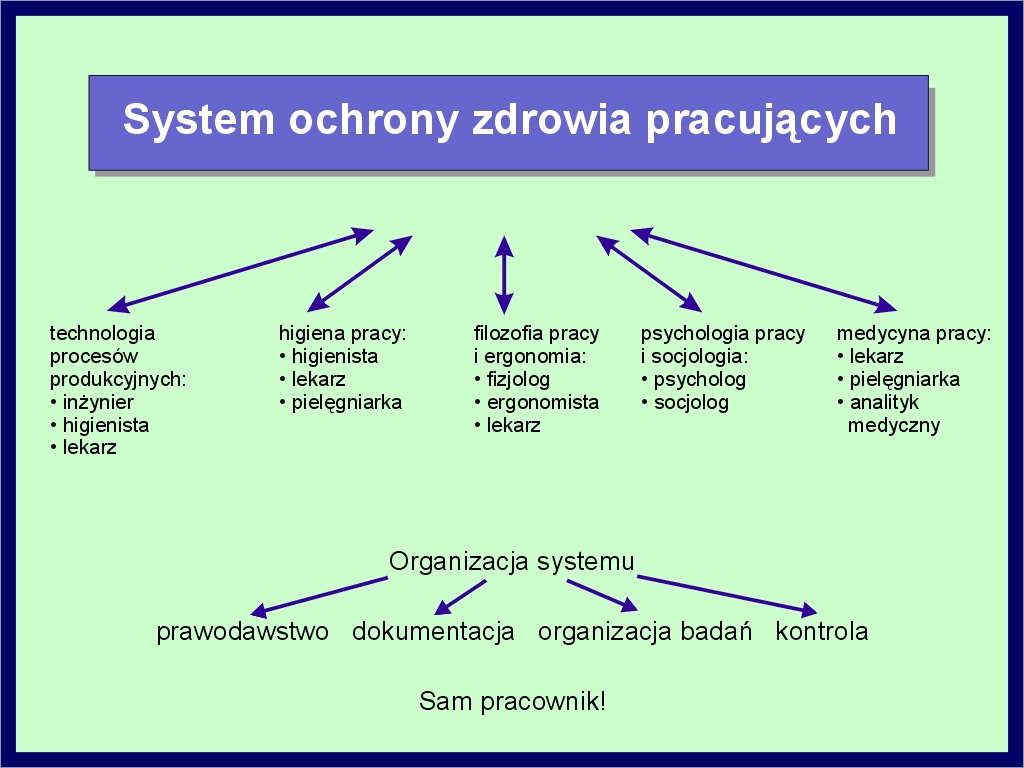
W praktyce profilaktyka chorób zawodowych realizowana jest przez kompleksowy system, w którym przeplatają się wzajemnie elementy profilaktyki pierwotnej i wtórnej (2-7. slajd 4).
Prawidłowo zaplanowana działalność profilaktyczna winna się zaczynać już na etapie projektowania technologii produkcji.Stanowi to zadanie pionu technicznego, ale już na tym etapie potrzebny jest udział higienisty i lekarza. Do nich należy ocena ryzyka skutków zdrowotnych związanych z planowanymi technologiami.
Czołowe miejsce w profilaktyce chorób zawodowych zajmuje higiena pracy. Jej głównym zadaniem jest wszechstronnie pojęta kontrola ryzyka związanego ze szkodliwościami środowiska pracy i minimalizacja tego ryzyka w możliwym do osiągnięcia zakresie. Realizacja tego zadania polega na identyfikacji czynników szkodliwych, ocenie stopnia zagrożenia oraz wskazaniu metod i działań prowadzących do ograniczenia tego zagrożenia. Do tego celu służą pomiary stężeń i natężeń czynników szkodliwych. Wartość tych pomiarów zależy od poprawnej metody i strategii ich wykonania. Częstotliwość pomiarów winna być zróżnicowana w zależności od występujących na stanowiskach pracy wahań stężeń i natężeń czynników szkodliwych.
Teoretycznie warunki pracy są oceniane jako bezpieczne, jeśli wyniki pomiarów czynników szkodliwych nie przekraczają najwyższych dopuszczalnych stężeń i natężeń (NDS i NDN). Ryzyko skutków zdrowotnych oparte na kryterium wartości NDS i NDN winno być jednak oceniane ostrożnie z następujących powodów:
W takich sytuacjach zawodzą normatywy ustalone dla pojedynczych czynników szkodliwych.
W profilaktyce chorób zawodowych ważne miejsce zajmuje także fizjologia pracy i ergonomia. Fizjologia pracy zajmuje się reakcją organizmu na takie obciążenia związane z pracą, jak: wysiłek fizyczny, praca zmianowa, niekorzystny mikroklimat, które nie są normowane przez wartości najwyższych dopuszczalnych stężeń i natężeń.
Głównym zadaniem ergonomii jest natomiast właściwa organizacja materialnego środowiska pracy oraz przystosowanie maszyn i urządzeń do możliwości psychofizycznych pracownika, a także dostosowanie pracownika do warunków środowiska pracy. Zadanie to nie może być rozwiązane wyłącznie przez medycynę pracy i wymaga współpracy inżynierów, fizjologów, zespołów ergonomicznych i lekarzy.
Zdrowie pracujących kształtowane jest również przez czynniki działające na sferę psychiczną, a także przez warunki socjoekonomiczne środowiska pracy i bytowania.
Udział medycyny w całym systemie ochrony zdrowia pracujących oceniany jest na około 20%. Profilaktyczne zadania lekarza rozpoczynają się od etapu badań wstępnych. Badania te mają na celu właściwy dobór kandydatów do pracy na określone stanowisko, z uwzględnieniem istniejących na tym stanowisku szkodliwości. Prawidłowa kwalifikacja kandydatów do pracy wymaga dokładnej znajomości warunków pracy i dostarczenia lekarzowi przez pracodawcę charakterystyki stanowiska pracy. Bardzo ważnym elementem profilaktyki chorób zawodowych są badania okresowe, które mają na celu wykrycie skutków zdrowotnych narażeń zawodowych w możliwie najwcześniejszym okresie. W ten sposób lekarz podstawowej opieki zdrowotnej jest głównie odpowiedzialny za wykrywalność wczesnych objawów choroby zawodowej, a jednostki właściwe do rozpoznawania chorób zawodowych jedynie weryfikują przypadki podejrzeń wystąpienia choroby zawodowej kierowane do nich celem ustalenia rozpoznania. Zakres i częstotliwość badań profilaktycznych, w zależności od rodzaju narażeń, regulują specjalne przepisy.
W zapobieganiu skutkom zdrowotnym szkodliwości zawodowych istotny udział ma sam pracownik. Może on przez odpowiednie zachowanie w miejscu pracy, przestrzeganie przepisów bezpieczeństwa i higieny pracy ograniczyć skutki narażeń zawodowych. Kondycja zdrowotna pracownika w dużym stopniu zależy od właściwego stylu życia, unikania nałogów (palenia tytoniu, nadużywania alkoholu) i odpowiedniego odżywiania.
Działanie chorobotwórcze niektórych szkodliwości zawodowych może być w istotnym stopniu modyfikowane przez wpływ nałogów i sposób odżywiania. Znany jest np. wyraźny synergizm między paleniem tytoniu a działaniem rakotwórczym azbestu. Zachowanie zdrowia i zapobieganie chorobom zawodowym może być w istotny sposób wspomagane przez rozwijanie w zakładzie pracy zasad promocji zdrowia i oświatę zdrowotną.
| 2-7.5 Główne cele strategiczne profilaktyki chorób zawodowych |
Wśród stwierdzanych w Polsce chorób zawodowych dominujące znaczenie mają choroby wymienione w punktach 1-4 tabeli 1 (Choroby zawodowe najczęściej występujące w latach 1988-1999). Są to przewlekłe choroby narządu głosu, zawodowe uszkodzenie słuchu, pylice płuc oraz choroby zakaźne i inwazyjne. Choroby te stanowią około 80% ogólnej zapadalności. Istnieje zatem uzasadnienie koncentracji działań profilaktycznych na tych czterech chorobach.
Istnieje możliwość poprawy niekorzystnej sytuacji epidemiologicznej w zakresie chorób o najwyższej zapadalności pod warunkiem właściwie zorganizowanej profilaktyki technicznej i medycznej.
Duża częstość występowania przewlekłych chorób narządu głosu jest w znacznej mierze artefaktem statystycznym. Istniejące nieprawidłowości diagnostyki mogą być wyeliminowane przez wprowadzenie ostrzejszych kryteriów diagnostycznych w nowym wykazie chorób zawodowych, właściwe określenie populacji o zwiększonym ryzyku i wprowadzenie obowiązkowych badań laryngologicznych w badaniach wstępnych pracowników kwalifikowanych do zawodów połączonych z ryzykiem nadmiernego obciążenia narządu głosu.
Ryzyko zawodowego uszkodzenia słuchu może być w znacznym stopniu ograniczane przez właściwie zorganizowaną profilaktykę lekarską i stosowanie ochronników słuchu. Wyjątkowo w tej chorobie istnieją metody diagnostyczne, pozwalające na wykrycie uszkodzenia słuchu w okresie wczesnym, zanim stopień ubytku słuchu osiągnie rozmiary o istotnym znaczeniu klinicznym. Należy jednak prawidłowo wykorzystywać istniejące metody i przestrzegać właściwej strategii badania.
Znaczną większość stwierdzanych chorób zakaźnych i inwazyjnych stanowi wirusowe zapalenie wątroby u pracowników służby zdrowia. Mimo wyraźnej tendencji malejącej, zapadalność w Polsce na tę chorobę jest nadal bardzo duża, w przeciwieństwie do danych z rozwiniętych krajów świata. Istotną poprawę w tej sytuacji można osiągnąć przez upowszechnianie szczepień ochronnych i rygorystyczne przestrzeganie obowiązku stosowania sprzętu jednorazowego użytku.
Zapadalność na pylice płuc w wielu rozwiniętych krajach wyraźnie maleje, natomiast w Polsce od 10 lat utrzymuje się na poziomie około 1.000 nowych zachorowań rocznie. Ta niekorzystna sytuacja epidemiologiczna może ulec poprawie przez usprawnienie przede wszystkim technicznych środków zwalczania zapylenia i prawidłową organizację profilaktyki medycznej. W obu przypadkach istnieją niewykorzystane możliwości poprawy sytuacji epidemiologicznej. W górnictwie węgla kamiennego, w przodkach i wyrobiskach chodnikowych stężenie pyłu przekracza normatywy higieniczne na znacznej większości stanowisk pracy. Przeprowadzona analiza możliwości zmniejszenia emisji pyłu wykazała, że takie możliwości istnieją i określono sposoby uzyskania poprawy tej sytuacji. Można również określić stopień indywidualnego ryzyka przez wprowadzenie indywidualnych pyłomierzy i tzw. dawki skumulowanej, stanowiącej iloczyn średniego stężenia pyłu i liczby lat narażenia. Można w ten sposób określić krytyczną dawkę, powyżej której wzrasta ryzyko zachorowania na pylicę.
Usprawnienie profilaktyki lekarskiej winno polegać na dążeniu do możliwie wczesnego rozpoznawania początkowych zmian pyliczych. Zdjęcia rentgenowskie małoobrazkowe powinny być zastąpione przez pełnowymiarowe zdjęcia o dobrej jakości technicznej. Odczytywanie zdjęć winno być dokonywane przez doświadczonych specjalistów przy wykorzystaniu Międzynarodowej Klasyfikacji Pylic. Istnieją wytyczne Światowej Organizacji Zdrowia regulujące zasady monitorowania pracowników narażonych na pyły mineralne.
Poświęcenie szczególnej uwagi kilku najczęściej występującym chorobom nie oznacza zaniedbania profilaktyki innych chorób zawodowych, których przebieg może stanowić poważne zagrożenie zdrowia i życia, a ich następstwa mogą prowadzić do trwałej niepełnosprawności. Należy również dołożyć wszelkich starań w celu poprawy wykrywalności chorób zawodowych obciążonych błędem niedoszacowania.
| 2-7.6. Niezdolność do pracy w chorobach zawodowych |
Niezdolność do pracy z powodu choroby zawodowej może wynikać z naruszenia sprawności organizmu lub może być orzekana jedynie ze względów profilaktycznych.
Zasady orzekania o niezdolności do pracy zarobkowej z powodu chorób zawodowych są takie same jak w przypadku innych chorób. Niezdolna do pracy w rozumieniu ustawy jest osoba, która całkowicie lub częściowo utraciła zdolność do pracy zarobkowej z powodu naruszenia sprawności organizmu i nie rokuje odzyskania zdolności do pracy po przekwalifikowaniu.
Całkowicie niezdolną do pracy jest osoba, która utraciła zdolność do wykonywania jakiejkolwiek pracy. Częściowo niezdolną do pracy jest osoba, która w znacznym stopniu utraciła zdolność do pracy zgodnej z poziomem posiadanych kwalifikacji. Naruszenie sprawności organizmu w stopniu prowadzącym do konieczności zapewnienia stałej opieki i pomocy innej osoby powoduje niezdolność do samodzielnej egzystencji.
Niezdolność do pracy może być trwała lub okresowa. Osobie, która uzyskała orzeczenie o niezdolności do pracy, przysługują świadczenia przewidziane w ustawie.
U osoby częściowo niezdolnej do pracy rodzaj i stopień zaawansowania choroby zawodowej nie spowodował ograniczenia sprawności organizmu w stopniu uzasadniającym stwierdzenie niezdolności do pracy. W takich przypadkach mogą zaistnieć wskazania do czasowej lub trwałej zmiany rodzaju pracy jedynie ze względów profilaktycznych a świadczenie wynikające z tzw. uszczerbku na zdrowiu może mieć charakter jednorazowy. Gdy zmiana rodzaju pracy połączona jest z obniżeniem wysokości zarobków, pracownik może ubiegać się o rentę wyrównawczą. Nie każdy przypadek stwierdzonej choroby zawodowej powodujący ograniczenia zdolności do pracy uzasadnia orzeczenie stopnia niepełnosprawności (dawniej inwalidztwa).
W zależności od rodzaju choroby zawodowej i stopnia jej zaawansowania oraz innych okoliczności wynikających z sytuacji osobistej pracownika, a w szczególności wieku i długości zatrudnienia można podjąć decyzję o rehabilitacji, przezawodowaniu lub rencie wyrównawczej.
| 2-7.7. Skutki ekonomiczne chorób zawodowych |
Istniejące przepisy prawne zapewniają świadczenia finansowe związane z rozpoznaniem i stwierdzeniem choroby zawodowej. Na wynikające z tych świadczeń koszty składa się wiele elementów. Można je podzielić na koszty bezpośrednie i pośrednie.
Na koszty bezpośrednie składają się następujące elementy:
Istniejące informacje i dane statystyczne pozwalają na obliczenie kosztów bezpośrednich chorób zawodowych. Wysokość tych kosztów zmienia się corocznie w zależności od liczby uprawnionych do świadczeń.
Drugi rodzaj kosztów związanych z chorobami zawodowymi są to koszty pośrednie, których wysokość jest trudniejsza do obliczenia.
Koszty te tworzą:
Skutki ekonomiczne chorób zawodowych są bardzo duże i obciążają w istotny sposób budżet państwa, pracodawców i całe społeczeństwo. Świadomość tych kosztów powinna uzasadniać wzmożenie wysiłków i nakładów na działalność profilaktyczną ze strony wszystkich ogniw systemu profilaktycznej opieki zdrowotnej nad pracującymi.
| 2-7.8. Literatura |